

|
Granulomatosis con Poliangeitis (de Wegener)¿Qué es la granulomatosis con poliangeitis (de Wegener) (GPA)?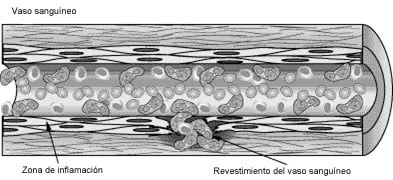
La granulomatosis con poliangeitis (de Wegener) (GPA por sus siglas en inglés) es una enfermedad poco común y de causas inciertas. Es el resultado de una inflamación en los tejidos llamada inflamación granulomatosa e inflamación de los vasos sanguíneos (vasculitis), que pueden dañar tus sistemas de órganos vitales. Las zonas más comúnmente afectadas por la GPA incluyen los senos, los pulmones, y los riñones, pero cualquier zona puede verse afectada. ¿Qué es la vasculitis?La vasculitis es un término general que se refiere a la inflamación de los vasos sanguíneos. Cuando están inflamados, los vasos sanguíneos pueden debilitarse y estrecharse formando aneurismas, o se vuelven tan finos que se rompen resultando en una hemorragia en el tejido. La vasculitis también puede causar que se estrechen los vasos sanguíneos hasta el punto de cerrar por completo el vaso sanguíneo. Esto puede causar daños en los órganos debido a la pérdida de oxígeno y nutrientes que suministraba la sangre. 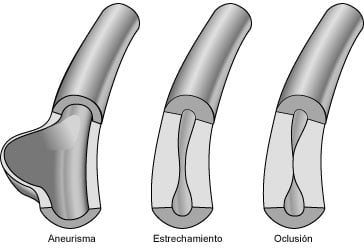
¿Cuáles son las características de GPA?GPA afecta sobre todo al tracto respiratorio superior (los senos, la nariz, la tráquea [tubo respiratorio superior]), los pulmones, y los riñones. Cualquier otro órgano del cuerpo puede verse afectado también. Los síntomas de la granulomatosis de Wegener y su severidad varían entre pacientes. Signos generales de la enfermedad pueden incluir:
La mayoría de los pacientes empiezan a notar los síntomas en el sistema respiratorio. Los síntomas pueden incluir: 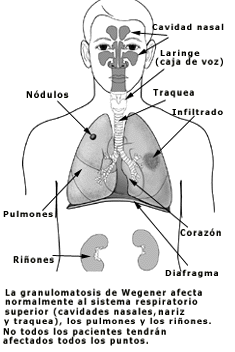
Otros síntomas posibles incluyen:
¿Qué causa esta enfermedad?Se desconocen las causas de GPA. No es una forma de cáncer, no es contagiosa, y no suele ocurrir dentro de familias. La evidencia que viene de los laboratorios de investigación defiende la idea de que el sistema inmune juega un papel crítico en la GPA, tanto como que el sistema inmune es el que causa la inflamación y el daño en los vasos sanguíneos y el tejido. ¿A quien afecta esta enfermedad?La granulomatosis de Wegener puede afectar a gente de todas las edades. La mayoría de los grupos afectados son los de 40 a 60 años de edad. Afecta a hombres y mujeres por igual. ¿Cómo se diagnostica la enfermedad?La granulomatosis de Wegener tiene síntomas similares a otro número de enfermedades, lo que puede hacerla difícil de diagnosticar. Sin embargo, para que el tratamiento sea más efectivo y tenga éxito, es importante diagnosticarla temprano. Una vez que se sospecha el diagnóstico de la granulomatosis de Wegener se suele hacer una biopsia (muestra de tejido) de la zona afectada para confirmar la presencia de vasculitis. Las biopsias solo se recomiendan para zonas de órganos en las que se han encontrado cosas anormales mediante previo examen, pruebas de laboratorio, o imágenes. El diagnóstico de la ganulomatosis de Wegener se comprueba mediante la combinación de síntomas, encontrados como resultado de exámenes físicos, pruebas de laboratorio, rayos-X, y a veces biopsias (muestras) del tejido afectado (la piel, la nariz, el seno nasal, los pulmones, o los riñones). Tras el tratamiento, estos factores también son críticos para determinar si la enfermedad sigue activa o está en remisión. Un análisis positivo de anticuerpos anticitoplasma de los neutrófilos (siglas en inglés ANCA) pueden ayudar a hacer un posible diagnóstico de la enfermedad. Sin embargo, este análisis de sangre no prueba por sí solo el diagnóstico de granulomatosis de Wegener, ni determina que la enfermedad esté activa. A veces los pulmones pueden volverse anormales aunque no haya síntomas como tos o falta de aliento. Si hay aparentes síntomas de granulomatosis de Wegener, pero no de los pulmones, de un cuarto a un tercio de los pacientes tendrán anormalidades inesperadas en las pruebas de imagen (rayos-X convencionales o un escáner). Por eso, es importante hacerse rayos-X de los pulmones periódicamente si te diagnostican granulomatosis de Wegener incluso si no tienes síntomas de enfermedades pulmonares. ¿Cómo se trata la enfermedad?Debido a que la granulomatosis de Wegener es normalmente una enfermedad letal, se trata con una variedad de medicamentos potentes que han demostrado salvar vidas. Los medicamentos que reprimen el sistema inmune forman la fundación del tratamiento para GPA. Hay una variedad de medicamentos inmunosupresores que se usan en GPA, cada uno con sus efectos secundarios individuales. La gente con GPA que tiene varios sistemas de órganos importantes afectados normalmente sigue un tratamiento con cortico-esteroides combinado con otros medicamentos inmuno-depresivos como la ciclofosfamida (Cytoxan®) o, el rituximab (Rituxan®). En los pacientesque tienen un GPA menos severo se puede usar inicialmente los cortico-esteroides y el metotrexato. EL objetivo del tratamiento es parar todas las lesiones que están ocurriendo como resultado de GPA. Si la actividad de la enfermedad puede apagarse por completo, se llama remisión. Una vez que está claroi que la enfermedad está mejorando, los médicos reducirán lentamente la dosis de cortico-esteroides y con el tiempo esperan poder parar de tomarlos por completo. Cuando se usa la ciclofosfamida, solo se da hasta el momento en que se entra en remisión (normalmente entre 3 a 6 meses), después se cambia por otro agente inmunosupresor, como el metotrexato, la azatioprina (Imuran®), o el micofenolate de mofetil (Cellcept®) para mantenerse en remisión. La duración ideal del tratamiento con los otros medicamentos inmunosupresores puede variar dependiendo de los pacientes. En la mayoría de los casos, se da durante un mínimo de 1 a 2 años antes de considerar el reducir la dosis para poder parar de tomarlos. Todos estos medicamentos también se usan para tratar otras enfermedades. La azatioprina y el micofenolato de mofetil se usan para prevenir el rechazo de los trasnplantes de órganos. El metotrexato se usa para tratar la artritis reumatoide y la psoriasis. Tanto la ciclofosfamida como el metotrexato se usan en grandes dosis para tratar ciertos tipos de cáncer y por ello a veces se refieren a ellas como quimioterapia. En los tratamiento de cáncer, estos medicamentos funcionan porque matan o reducen el crecimiento de las células cancerígenas que se multiplican con rapidez. En la vasculitis, estos medicamentos se dan en dosis que son de 10 a 100 veces más pequeñas que aquellas que se usan para tratar el cáncer, y su efecto primario es influenciar el comportamiento del sistema inmune de una manera que resulte en inmonosupresión. La rituximab pertenece a la clase de medicamentos llamados agentes biológicos que se enfocan en elementos específicos del sistema inmune. Estudios recientes han descubierto que el rituximab es tan efectivo como la ciclofosfamida para tratar GPA activo severo. ¿Cuáles son algunos de los efectos secundarios del tratamiento?Debido a que los medicamentos del tratamiento suprimen el sistema inmunológico, hay un riesgo aumentado de desarrollar infecciones serias. Cada uno de los medicamentos inmunosupresores tiene una colección única de efectos secundarios potenciales. Vigilar para ver los efectos secundarios asociados con cada medicamento es crítico para prevenir y minimizar su ocurrencia. Además, el hecho de que un paciente tolere el tratamiento al principio no garantiza que esa tolerancia siga igual al pasar el tiempo. Esto hace que la vigilancia continua sea esencial, y en algunos casos, la vigilancia para ver si hay efectos secundarios a largo plazo puede ser importante, aunque se haya parado de tomar el medicamento. ¿Cuál es el pronóstico para la gente con granulomatosis de Wegener?Después de entra en remisión, es posible que el GPA recurra (normalmente llamado recaída). Las recaídas ocurren en cerca del 50-70% de la gente con GPA. Estas recaídas pueden ser parecidas a lo que los pacientes experimentaron cuando les diagnosticaron o puede que sea diferente. La posibilidad de tener una recaída severa puede minimizarse si se le cuentan al médico todos los nuevos síntomas, se hacen visitas regulares al médico, y se sigue una vigilancia continua con pruebas de laboratorio e imagen. La estrategia para el tratamiento de las recaídas es similar al de la enfermedad nada más diagnosticarse. La granulomatosis de Wegener es una enfermedad muy seria, y su tratamiento conlleva riesgos significativos. Sin embargo, el tratamiento les salva la vida a casi todos los pacientes cuando el diagnóstico se ha hecho a tiempo y se comienza a tomar los medicamentos apropiados. Esto incluye vigilancia y pruebas regulares para seguir la actividad de la enfermedad y posible toxicidad de los medicamentos. Antes de encontrar la terapia apropiada en 1970, la mitad de todos los pacientes que padecían esta enfermedad se morían en los cinco meses después del diagnóstico. Hoy, más del 80% de los pacientes que siguen el tratamiento viven por lo menos ocho años más. Para muchos de los pacientes con granulomatosis de Wegener, la supervivencia a largo plazo es posible y muchos de ellos también son capaces de llevar vidas relativamente normales. Si el pasado es un preludio del futuro, las investigaciones actuales nos llevarán a más descubrimientos y a un tratamiento mejor. Esta información proviene de la Cleveland Clinic y no es su intención reemplazar el consejo de su médico o proveedor de servicios de salud. Por favor consulte a su proveedor de salud par información acerca de una condición médica específica. ©The Cleveland Clinic 1995-2024 index#s4757 The Cleveland Clinic |