

|
Artritis Reumatoide: Cómo Tratarla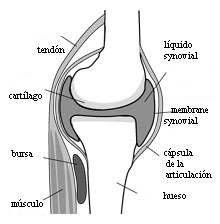
Articulación normal La artritis es un término general que describe la inflamación de las articulaciones. La artritis reumatoide es un tipo de artritis (que resulta en dolor e inflamación) crónica (continua) que ocurre generalmente en las articulaciones en los dos lados del cuerpo (como las manos, las muñecas, y las rodillas). El hecho de que estén implicadas múltiples articulaciones simétricas es lo que distingue a la artritis reumatoide de otros tipos de artritis. Además de las articulaciones afectadas, la artritis reumatoide puede ocasionalmente afectar a la piel, los ojos, los pulmones, el corazón, la sangre, los nervios, o los riñones. ¿Cuáles son los objetivos de tratar la artritis reumatoide?El objetivo más importante del tratamiento es reducir el dolor y la hinchazón de las articulaciones y mantener y/o mejorar la función de las articulaciones. El objetivo a largo plazo del tratamiento es ralentizar o parar el progreso de la enfermedad, particularmente el daño a las articulaciones, que se puede ver en los rayos-X. Una vez que se controle la inflamación, el dolor disminuirá. Cambiando de filosofía acerca de los medicamentosEn el pasado, muchos médicos no creían que los medicamentos para la artritis reumatoide cambiaran la probabilidad de la eventual invalidez causada por la enfermedad. De ahí que recetaran los medicamentos que tienen la menor cantidad de efectos secundarios para disminuir el dolor. Los medicamentos más fuertes se evitaban por las preocupaciones de los médicos con los efectos secundarios peligrosos. En cambio, hoy en día, los médicos saben que el dar un tratamiento temprano con ciertos medicamentos puede mejorar el resultado a largo plazo para la mayoría de los pacientes. Se están usando numerosos medicamentos, que han demostrado ser efectivos, tan pronto como se diagnostica al paciente. Se ha demostrado que las combinaciones de medicamentos son más efectivas que las terapias con un sólo medicamento y, en estudios recientes, se ha descubierto que estas combinaciones son tan seguras como los tratamientos con un sólo medicamento. ¿Qué medicamentos se usan para tratar la artritis reumatoide?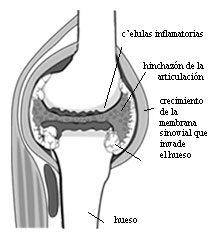
Articulación afectada por la artritis reumatoide Los medicamentos que se usan para tratar la artritis reumatoide se pueden dividir en tres grupos:
¿Cómo de bien funcionan estos medicamentos? ¿Son peligrosos?Todos los medicamentos que se usan para tratar la artritis reumatoide se han probado y se ha demostrado que son útiles en los pacientes que tienen esta enfermedad. Aún así, todos funcionan en un aspecto diferente del proceso inflamatorio que se ve en la artritis reumatoide y su uso así como sus efectos secundarios depende del momento actual de la enfermedad en cada paciente y cualquier problema médico asociado que el paciente pueda tener. La efectividad y los riesgos de los medicamentos se tomarán en cuenta cuando tu médico reumatólogo planee tu tratamiento. Si un medicamento es muy efectivo en tratar una enfermedad pero causa muchos efectos secundarios, no es un tratamiento ideal para usar a largo plazo. Por ejemplo, altas dosis (15 a 20 mg o más por día) de los corticoestroides pueden hacer que la gente que sufre de artritis reumatoide se sienta drásticamente mejor. Sin embargo, dosis altas de corticoesteroides pueden causar efectos secundarios serios cuando se toman durante muchos meses al año. Los esteroides tienen muchos posibles efectos secundarios, incluyendo aumento de peso, empeoramiento de la diabetes, fomento de las cataratas, debilitamiento de los huesos (osteopenia y osteoporosis), y un aumento del riesgo de infección. Por lo tanto, cuando se usan esteroides, el objetivo es usar la mínima dosis posible durante el periodo más corto posible. NSAID - por sus siglas en inglés (Medicamentos antiinflamatorios no esteroideos). Todos los NSAID son efectivos de manera similar, lo que hace difícil a los médicos recomendar uno en vez de otro. Estos medicamentos pueden causar efectos secundarios como irritación en el estómago y también daño a los riñones. Por lo tanto, el uso de los mismos en gente con problemas severos del estómago y problemas de riñones debe de ser supervisado de cerca por los médicos. Los agentes antiinflamatorios Cox-2 funcionan porque inhiben una encima en particular en el cuerpo (cyclooxygenasa 2, ej.COX2) lo que a su vez reduce la cantidad de prostaglandinas malas. Es por eso que la inflamación se disminuye dejando a las otras prostaglandinas buenas en paz para que protejan el estómago y los riñones. Los inhibidores COX-2 a veces se usan en pacientes que no pueden tomar los NSAID normales como por ejemplo los pacientes que están preocupados por úlceras de estómago o irritación gástrica. DMARD. Los DMARD tradicionales funcionan mediante un mecanismo diferente a los NSAID y funcionan bien. Por ejemplo, el metotrexato está entre los medicamentos que se usan extensamente y son más efectivos en proporcionar beneficios a la gente que padece de artritis reumatoide. A menudo se refieren a este medicamentos como "la piedra angular de la terapia" y se usa sólo o en combinación con otros medicamentos. Sin embargo, los DMARD tradicionales funcionan muy lentamente después de comenzar a tomar el medicamento durante varias semanas. Los agentes biológicos. Los agentes biológicos son unos medicamentos desarrollados hace poco y muy efectivos. Los agentes biológicos están dirigidos más específicamente al proceso inflamatorio que se ve en la artritis reumatoide. Los que sean tan específicos lleva a otra gran ventaja cuando se usan estos agentes biológicos. Suelen tolerarse mejor y a veces funcionan más rápido que los DMARD tradicionales. Sin embargo, todos los agentes biológicos pueden tener efectos secundarios y se necesitan usar bajo la supervisión de tu reumatólogo. Los DMARD y los agentes biológicos interfieren con la capacidad del sistema inmune de luchar contra las infecciones y no se deben de usar en gente que tiene infecciones serias. Hay que hacer una prueba de tuberculosis (TB por sus siglas en inglés) antes de comenzar la terapia anti-TNF. Prueba para la tuberculosis (TB) es necesaria antes de iniciar la terapia anti-TNF. Personas que tienen evidencia de una infección TB previa deben ser tratadas porque hay un mayor riesgo de desarrollar TB activa mientras está recibiendo terapia anti-TNF. Los agentes anti-TNF como infliximab, etanercept, adalimumab, certolizumab y golimumab no se recomiendan para la gente que sufre de linfoma o que ha tenido tratamiento contra el linfoma en el pasado; la gente que sufre de artritis reumatoide, especialmente aquellos con enfermedades severas, tienen un aumento del riesgo de contraer linfoma independientemente de qué tratamiento usen. En algunos estudios se ha asociado el uso de los agentes anti-TNF a un aumento del riesgo de linfoma, pero no en otros estudios; hace falta más cantidad de investigación para definir el riesgo. ¿Cómo escogerá mi médico los medicamentos que sean adecuados para mí?La aspirina ha sido el pilar principal de la terapia durante los años de desarrollo de los medicamentos. Luego vinieron los corticoesteroides y los DMARD. Ahora estamos en la era de modificadores biológicos. Tu médico trabajará contigo para desarrollar tu programa de tratamiento. Los medicamentos que te recete serán de acordes con la seriedad de tu enfermedad. Tu médico combinará los resultados de tu historial médico, tu examen físico, los rayos-X y las pruebas de sangre para crear tu programa de tratamiento. Tu médico también tendrá en cuenta tu edad, tu sexo, tu actividad física, otros medicamentos que estés tomando, y la presencia de otros problemas médicos. Es importante que vayas a ver a tu médico de manera regular para que él o ella pueda observarte y detectar el desarrollo de cualquier efecto secundario y seguir tu tratamiento si es necesario. Puede que tu médico te pida que te hagas pruebas de sangre periódicamente u otras pruebas, para determinar la efectividad del tratamiento y la presencia de cualquier efecto secundario. Referencias
Esta información proviene de la Cleveland Clinic y no es su intención reemplazar el consejo de su médico o proveedor de servicios de salud. Por favor consulte a su proveedor de salud par información acerca de una condición médica específica. ©The Cleveland Clinic 1995-2024 index#s4750 The Cleveland Clinic |